Es ging durch die Schlagzeilen, Gutachten und Stellungnahmen schwirrten durch das Netz (s. Abb.).

Abb. : Stellungnahme des Generalsekretärs der Deutschen Gesellschaft für Urologie an das „Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen IQWIG“
Was war passiert? Das „Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen IQWIG hatte ein Gutachten zum Nutzen des PSA-Wertes veröffentlicht, das auf den ersten Blick erschreckend war: Der in der Urologie bei der Prostatakrebsvorsorge häufig eingesetzte PSA-Wert sollte „keinen Zusatznutzen“ haben bzw. die Nachteile der bei erhöhtem PSA-Wert notwendigen Maßnahmen die Vorteile überwiegen.
Das Institut konstatierte richtig, dass der PSA-Wert für einige Männer lebensrettend ist, die ohne eine Früherkennung an ihrem Prostatakrebs gestorben wären. Dieses „Plus“ auf der Guthabenseite sahen die Gesundheitsökonomen und Statistiker des Instituts jedoch aufgehoben durch die Zahl der negativen Biopsien, die bei einem erhöhten PSA-Wert notwendig werden, jedoch (glücklicherweise) keinen Prostatakrebs, sondern eine chronische Entzündung oder andere Prostataveränderungen zu Tage förderten. Hier wurden alle Komplikationen der Gewebsentnahme aus der Prostata – angefangen von Brennen beim Wasserlassen, Infektionen der Prostata bis hin zu den seltenen Blutungen als Komplikationen gewertet.
Unabhängig von der ethischen Frage, ob man „Beschwerden“ einer diagnostischen Maßnahme gegen einen „Tod am Prostatakrebs“ überhaupt gegenrechnen darf (bei einem Brustkrebsscreening werden ja auch die Strahlenbelastung und die Schmerzen bei einer Mammographie den betroffenen Frauen aufgebürdet, um Leben zu retten), wird in den Stellungnahmen der urologischen Fachgesellschaften (s. Abb.) vor allem bemängelt, dass die von dem IQWIG zugrundegelegten Studien teilweise aus den 80er Jahren kamen und moderne Errungenschaften wie z. B. die sog. Fusionsbiopsie, bei der zielgenau mit wenigen Biopsien ein im MRT und Ultraschall suspekter Knoten in der Prostata einer Gewebsprobe unterzogen wird, nicht berücksichtig werden. Diese Methode, die auch in der Urologie des Ev. Krankenhauses Witten als Kassenleistung vorgehalten wird, wird nach der Überzeugung von Prof. Dr. Wiedemann, Chefarzt der Urologie im Diakonissenhaus zum Standard werden. Hierbei wird nicht durch den Darm hindurch die Prostata mit einer Nadel erreicht, sondern durch den Damm. Dies macht zwar eine Narkose erforderlich, minimiert aber die entzündlichen Komplikationen einer („rektalen“) Biopsie. Voraussetzung ist ein spezielles Prostata-MRT, das momentan leider noch keine Kassenleistung ist und für das Röntgenärzte etwa 500 Euro berechnen (s. Abb.).
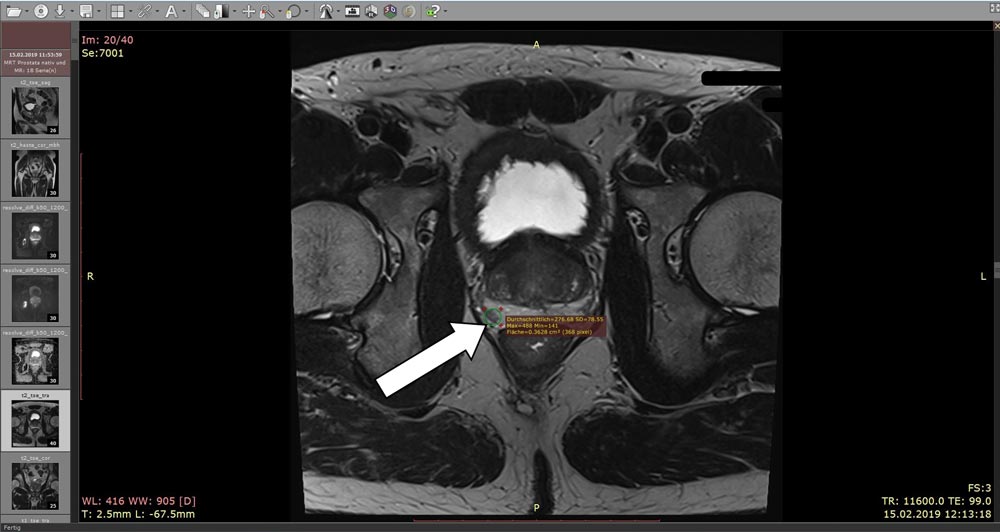
Abb.: „multiparametrisches Prostata-MRT“ mit suspektem Areal im rechten Seitenlappen der Prostata (s. Pfeil und Markierung). Oberhalb der Prostata (weiß dargestellt) die Harnblase, die durch die vergrößerte Prostata von unten „eingebeult“ wird, links und rechts, grau-kugelig: die Hüftgelenke
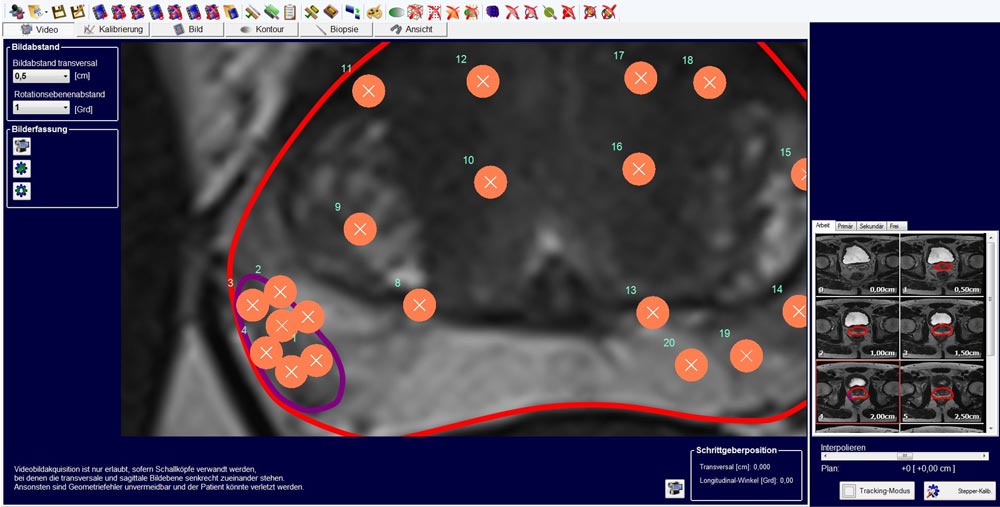
Abb. Fusionsbiopsie: der im MRT suspekte Herd in der Prostata ist im Ultraschall („fusioniert“) dargestellt und markiert (violetter Kreis), die nun unter Ultraschallkontrolle durchgeführten Biopsien (orange Kreise) können zielgenau in den Herd gelenkt werden.
Ein weiterer, unausgesprochener Vorwurf: Der PSA-Wert würde zu einer steigenden Anzahl an unnötigen Prostataentfernungen führen, ist nicht haltbar. So sinkt seit Jahren die Anzahl an „radikalen Prostatektomien“ (s. Abb.), es werden in urologischen Leitlinien Therapieformen wie „kontrolliertes Abwarten“ oder die Strahlentherapie in bestimmten Stadien als gleichwertige Optionen angesehen. Problem: Ob ein Krebs aggressiv ist oder eher als „schlummernd“ anzusehen ist, kann man nur an der Höhe des PSA-Wertes und einer Gewebsuntersuchung festmachen.
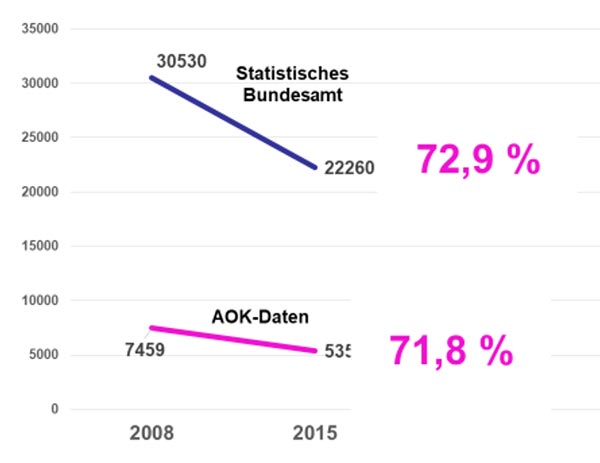
Abb.: Anzahl der Prostatakrebsoperationen zwischen 2008 und 2015 in Deutschland nach dem Statistischen Bundesamt (blaue Kurve) für ganz Deutschland und 11 Millionen AOK-Versicherte (rote Kurve) – übereinstimmend ist ein Rückgang um rund 30 % in 7 Jahren zu verzeichnen.
